Co to są zaburzenia statyki narządu płciowego u kobiet?
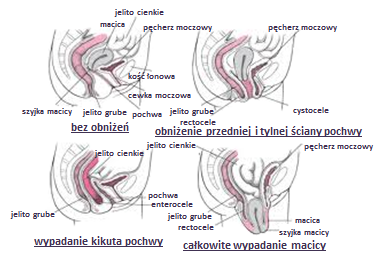
Zaburzenia statyki narządu płciowego kobiet (POP - pelvic organ prolapse) to obniżenia narządów miednicy, prowadzące do wysuwania się pochwy, szyjki macicy, a w końcowym etapie do całkowitego wypadania macicy. Defekt może być widoczny w spoczynku, ale częściej zobaczyć można go pod wpływem zwiększenia ciśnienia w jamie brzusznej - na przykład podczas parcia (jak przy porodzie dziecka). Obniżenie zwykle powiększa się podczas codziennej aktywności (czyli podczas wzrostu ciśnienia wewnątrzbrzusznego). Zaburzenia statyki narządu płciowego mogą dotyczyć różnych elementów anatomicznych: obniżeń przedniej, tylnej ściany pochwy oraz wypadania szyjki macicy, macicy lub szczytu pochwy u kobiet po histerektomii (usunięciu macicy).
Mogą też maskować objawy wysiłkowego nietrzymania moczu, które po korekcji anatomicznej się ujawniają. Występują w różnych stopniach zaawansowania – od niewielkich obniżeń do całkowitego wypadania narządu płciowego. Nie wiadomo, po jakim czasie od pojawienia się pierwszych symptomów dojdzie do dużego zaawansowania choroby. Zabiegi operacyjne stosuje się tylko w bardziej zaawansowanych przypadkach (III i IV stopień zaawansowania), ale nie jest to jedyny sposób leczenia, gdyż nawet całkowite wypadanie narządu płciowego (stopień IV) można leczyć nieoperacyjnie. Niepodjęcie leczenia w ogóle może prowadzić do pogłębienia się zaburzeń.
Rycina. Rodzaje obniżeń narządu płciowego
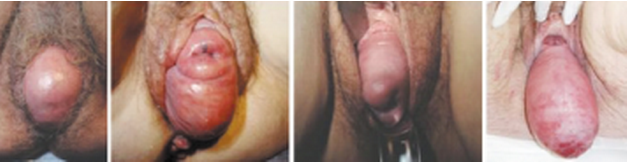
Rycina. Zaawansowane przypadki zaburzeń statyki narządu płciowego (POP)
Czy przed operacjami z powodu zaburzeń statyki należy wykonać dodatkowe badania diagnostyczne?
Rodzaj zaburzeń anatomicznych oraz ich wpływ na komfort życia zwykle analizuje się za pomocą badania klinicznego i wywiadu uroginekologicznego. Obniżenie narządu płciowego może wiązać się z szeregiem problemów uroginekologicznych. Obniżenie przedniej ściany pochwy może maskować objawy wysiłkowego nietrzymania moczu, które po korekcji anatomicznej się ujawni (po repozycji np. za pomocą pessara kostkowego lub po operacji). Czasem u pacjentek współwystępuje również nietrzymanie moczu z przepełnienie lub pęcherz nadreaktywny. Warto wykryć przed operacją ukryte nietrzymanie moczu, gdyż wtedy pacjentka w sposób świadomy wybierze sposób leczenia. Zdarza się, że nietrzymanie moczu bardziej wpływa na jakość życia i pacjentki wiedząc wcześniej o możliwości pojawienia się tego objawu po operacji, nigdy nie zdecydowałyby się na terapię zabiegową. Określenie zaburzeń może mieć również znaczenie w doborze rodzaju operacji. Dlatego zwłaszcza przed leczeniem operacyjnym wykonuje się u kobiet badanie urodynamiczne. Wśród badań dodatkowych, które stają się coraz bardziej popularne na świecie wymienia się usg uroginekologiczne. Oprócz specjalistycznego badania klinicznego i dokładnego wywiadu badanie usg miednicy mniejszej (ang. pelvic floor sonography) sprawdziło się w znanych ośrodkach uroginekologicznych na świecie jako obiektywna, powtarzalna, dynamiczna metoda, która wyparła w wielu przypadkach badanie radiologiczne z użyciem środka cieniującego. Jest pomocna między innymi w określeniu przyczyn dolegliwości uroginekologicznych, jak i w określaniu anatomicznych zaburzeń im towarzyszących. Badanie usg miednicy mniejszej umożliwia dokładne zobrazowanie materiałów syntetycznych, używanych coraz powszechniej podczas operacji uroginekologicznych oraz jest przydatne do precyzyjnego ich zakładania.
Jak są leczone zaburzenia statyki narządu płciowego?
Zaburzenia statyki narządu płciowego są jedną z najczęstszych przyczyn operacji u kobiet około 60-70 roku życia, przy czym częstość wykonywania zabiegów zwiększa się z wiekiem. Około 85% przypadków nie wymaga korekcji zabiegowej. Ryzyko życiowe poddania się operacji z powodu wypadania narządów płciowych wynosi 7-14%. Jeszcze kilka czy kilkanaście lat temu wskazania do operacji z powodu POP sugerował ginekolog. Obecnie opinie większości specjalistów na świecie się zmieniły. Podstawowym wskazaniem do leczenia operacyjnego POP jest występowanie objawów. Wśród nich najczęściej wymienia się: uczucie ciągnięcia, ciężkości lub bólu w podbrzuszu, nietrzymanie moczu, gazów i stolca, nawrotowe dolegliwości ze strony pęcherza (m.in. parcie na mocz, częstomocz), trudności w oddawaniu moczu lub stolca, konieczność wprowadzenia macicy do pochwy w celu oddania moczu, ograniczenia czynności seksualnych. Nie ma dowodów, że leczenie operacyjne likwiduje wszystkie wymienione objawy. Pomimo dużego rozwoju nowych technik operacyjnych nie ma idealnych metod leczenia zabiegowego - zarówno w zakresie skuteczności (zwłaszcza przez dłuższy okres), jak i powikłań, dlatego kwestia ewentualnej operacji w dużej mierze decyzja zależy od samej chorej. Zaawansowane obniżenie (III i IV stopień wg ICS), oprócz objawowego POP, traktowane jest jako kolejne wskazanie do zabiegu operacyjnego.
Rycina. Różne rodzaje „siatek” do leczenia obniżeń narządu płciowego u kobiet.
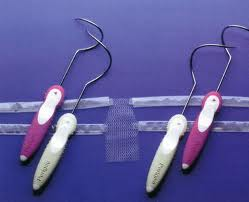

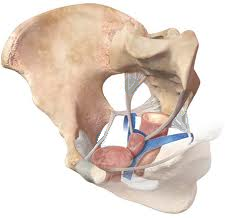
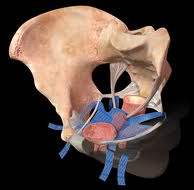
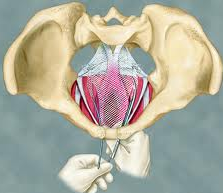


Dotychczas opisano wiele technik operacyjnych oraz ich modyfikacji, służących do korekcji zaburzeń statyki narządu płciowego u kobiet, a wśród nich istnieją tylko dwie drogi operacyjne: z dostępu brzusznego lub pochwowego. Względne wskazania do zabiegu z dostępu brzusznego to: operacja brzuszna z powodu zmian w obrębie miednicy mniejszej (guzów, mięśniaków), koniecznych do usunięcia tą drogą lub prawdopodobieństwo dużych, rozległych, płaszczyznowych zrostów w obrębie przepony moczowo-płciowej. Bierze się pod uwagę wiek pacjentki, jej masę, preferencje i doświadczenie lekarza. Operacje korygujące zaburzenia statyki narządu płciowego u kobiet wykonywane są z wykorzystaniem zarówno tkanek pacjentki, jak i materiałów syntetycznych (należą do nich przezpochwowe operacje przez otwór zasłoniony lub zabiegi z wykorzystaniem laparoskopii lub nacięcia powłok brzusznych). Efekty leczenia z dostępu brzusznego i pochwowego prawdopodobnie są podobne: dobre, ale nie stuprocentowe. Ze względu na nawroty po operacjach korygujących POP naukowcy poszukują nowych materiałów protezujących oraz lepszych technik operacyjnych. Przykładem takich rozwiązań są siatki zakładane w celu korekcji obniżeń przedniej i tylnej ściany pochwy oraz wypadania macicy. Obecnie na świecie zwiększa się liczba operacji z zastosowaniem nowoczesnych materiałów implantacyjnych: standardem jest stosowanie jednorazowych systemów wraz z narzędziami z użyciem siatek polipropylenowych, monofilamentowych, "z dużymi" porami (powyżej 75 µm) laserowo, fabrycznie ciętych ze względu na zminimalizowanie ryzyka infekcji. Doboru rodzaju operacji dokonuje się na podstawie kilku badań diagnostycznych (specjalnego wywiadu i badania uroginekologicznego, usg uroginekologicznego, badania urodynamicznego). Ze względu na różne rodzaje zaburzeń, które często współwystępują jednocześnie, zwykle łączy się ze sobą kilka rodzajów operacji. Istnieją różnice pomiędzy ośrodkami, w zakresie jakich zaburzeń u pacjentek powinno zastosować określony rodzaj operacji.
Podsumowując, w zależności od rodzaju zaburzeń, które najczęściej współwystępują ze sobą w różnych konfiguracjach, często wykonuje się operacje łączone - na przykład:
- w przypadku obniżenia przedniej ściany pochwy (cystocele) - plastykę przedniej ściany pochwy bez użycia sztucznego materiału lub ze siatką przednią, czasem operację sposobem Burcha
- przy obniżeniu tylnej ściany pochwy (rectocele) - zwykle plastykę tylnej ściany pochwy
- przy enterocele – obniżeniu szczytu pochwy, szyjki macicy i macicy – operację sposobem Richtera lub sakrokolpopeksję brzuszną.
Czy zawsze pacjentki z POP leczy się operacyjnie?
Sposób leczenia nieoperacyjny czy zabiegowy należy dokładnie przedyskutować, zwłaszcza w zakresie ewentualnych powikłań. Wyboru powinien dokonać lekarz razem z pacjentką, poprzez dokładne zrozumienie przez chorą niedoskonałości metod diagnostycznych i leczniczych, którymi dysponuje współczesna uroginekologia – między innymi możliwości nawrotu. Zabiegi operacyjne stosuje się tylko bardziej zaawansowanych przypadkach (III i IV stopień zaawansowania), ale nie jest to jedyny sposób leczenia, gdyż nawet całkowite wypadanie narządu płciowego (stopień IV) można leczyć nieoperacyjnie na przykład za pomocą pesssara kostkowego.
Rycina. Najczęściej stosowany w POP pessar kostkowy.

Rycina. Sposób zakładania pessara kostkowego.



Więcej informacji na temat pessarów silikonowych „Dr Arabin” na stronie www.pessary.info.pl.
Czy po operacji plastycznej krocza może pojawić się nietrzymanie moczu?
Niestety tak. Czasami po operacji naprawiającej zaburzenia statyki narządu płciowego u kobiet pojawiają się objawy wysiłkowego nietrzymania moczu maskowane wcześniej przez obniżoną pochwę. Dzieje się tak u tych pacjentek, u których, paradoksalnie, opuszczenie pochwy ułatwiało trzymanie moczu. Nietrzymanie moczu może wiązać się ze znacznym pogorszeniem jakości życia po operacji i zdarzają się kobiety, które twierdzą, że gdyby wcześniej o tym wiedziały, nie poddałyby się leczeniu operacyjnemu. Dlatego przed wykonywaniem interwencji chirurgicznej zalecane są oprócz specjalistycznego wywiadu i badania klinicznego uroginekologicznego, dodatkowe badania diagnostyczne – badanie urodynamiczne i usg uroginekologiczne. Kompleksowa diagnostyka uroginekologiczna jest bardzo istotna przed zabiegami operacyjnymi z powodu zaburzeń statyki u kobiet, ponieważ dzięki niej pacjentki mogą dowiedzieć się o dodatkowych zaburzeniach, jak np.. ukryte nietrzymanie moczu i bardziej świadomie mogą podjąć decyzję o rodzaju zaproponowanej terapii.


